Школа пациентов
01. МЕДИЦИНСКИЕ ВОПРОСЫ
Генодерматозы: что это?
Генодерматозы — группа наследственных заболеваний с преимущественным поражением кожи и ее придатков (волосы, ногти, сальные и потовые железы).
Передаются по наследству: один или оба родителя могут быть носителями гена, вызывающего заболевание. В некоторых случаях мутация возникает случайно — это называют de novo мутацией.
Буллезный эпидермолиз (БЭ) — группа заболеваний с повышенной ранимостью кожи и слизистых, которая выражается в склонности к образованию пузырей и ран при незначительном механическом воздействии или самопроизвольно.
Выделяют 4 формы БЭ: простую, пограничную, дистрофическую и синдром Киндлера. Разница между ними — в каком слое кожи происходит патологический процесс. При простой форме пузыри образуются в пределах эпидермиса, при пограничной — внутри базальной мембраны, скрепляющей эпидермис и дерму, при дистрофической — в дерме, а при синдроме Киндлера могут страдать сразу несколько слоев кожи.
Каждая форма делится на локализованный и генерализованный (страдает не только кожа, но и внутренние органы) подтипы.
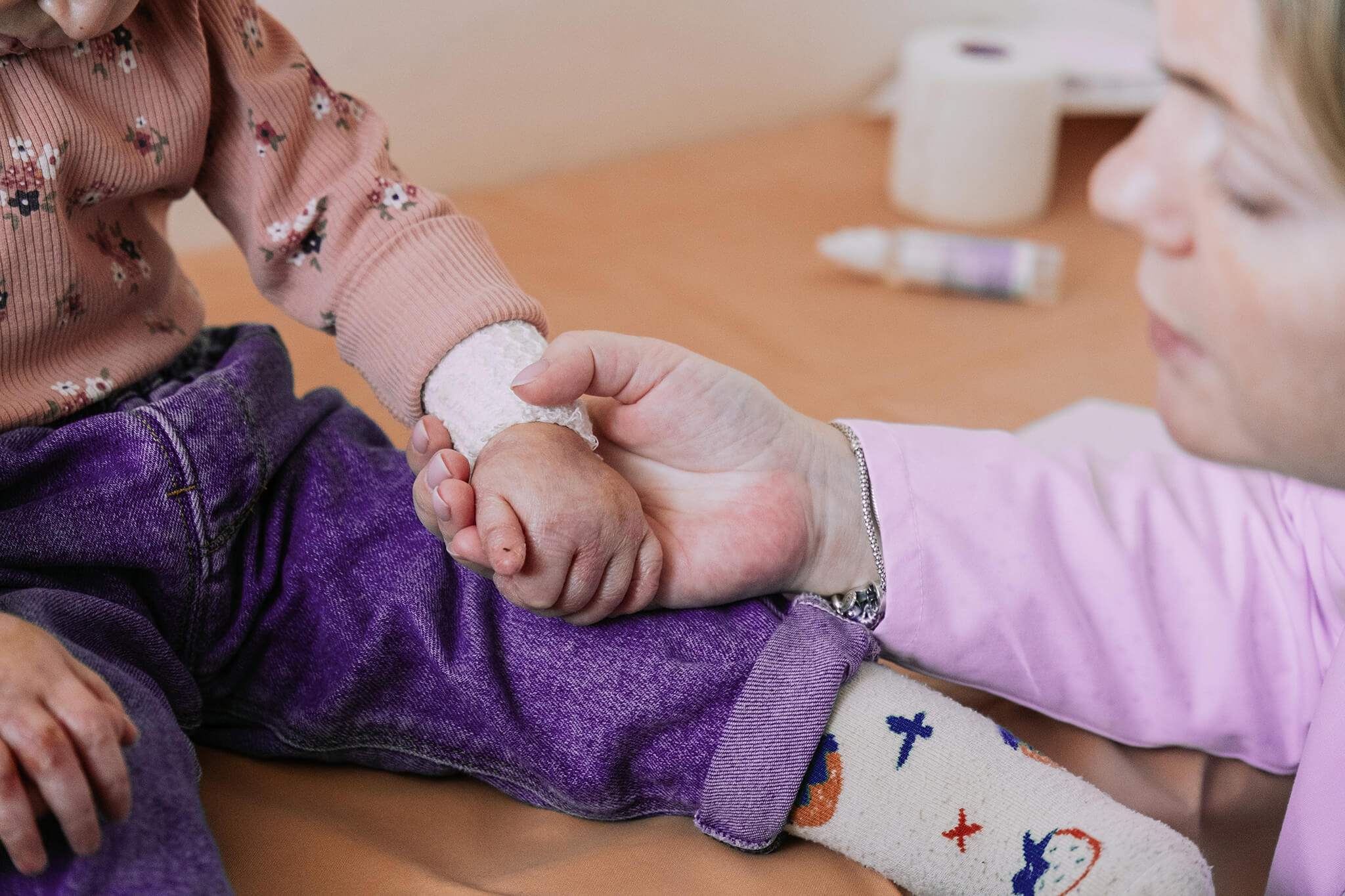
Наиболее распространенные проблемы при БЭ:
- формирование рубцовой ткани, ограничение подвижности суставов;
- утрата ногтей;
- сращение пальцев на руках и ногах;
- поражения слизистой, в т.ч. пищевода;
- проблемы с зубами;
- нарушение нутритивного статуса и задержка физического развития;
- онкологические осложнения.
Ихтиоз — редкое наследственное заболевание, при котором нарушается процесс ороговения кожи. Из-за сбоя в барьерной функции кожа теряет влагу, становится чрезмерно сухой, шелушится и покрывается чешуйками, похожими на рыбьи. Отсюда и название болезни — от греческого слова ἰχθύς («рыба»).
За развитие ихтиоза отвечают более 60 разных генов, известно около 40 его подтипов. Ихтиоз делится на две большие группы:
- несиндромальный, при котором страдает только кожа;
- синдромальный, при котором, помимо кожи, поражается также нервная, сердечно-сосудистая и другие системы организма.
В зависимости от подтипа симптомы варьируются. Кожа может утолщаться или, напротив, истончаться с возникновением трещин, пузырей, эрозий. Это может сопровождаться эритродермией (покраснением кожи). При некоторых формах ихтиоза возникают проблемы с глазами из-за выворота век. Иногда рубцевание кожи приводит к ограничению подвижности суставов.
Общие проблемы при ихтиозе:
- сильная сухость и зуд;
- шелушение;
- болезненные трещины, склонные к инфицированию;
- нарушение терморегуляции из-за проблем с потоотделением;
- дефицит витамина D;
- проблемы с ушами (тугоухость и склонность к отитам), т.к. слуховые проходы забиваются чешуйками кожи.

План наблюдения
Пациенту нужен регулярный контроль у педиатра и дерматолога, при необходимости — у других специалистов:
- гастроэнтеролога;
- ЛОР-врача;
- офтальмолога;
- ортопеда (при контрактурах).
Каждые 6 месяцев желательно сдавать:
- общий анализ крови и мочи;
- биохимические анализы (печеночные ферменты, белок, электролиты, витамин D);
- копрограмму;
- иммуноглобулин Е.
При задержке физического развития — определение костного возраста.
Лечение
БЭ и ихтиоз пока неизлечимы, но регулярная грамотная терапия позволяет снизить выраженность симптомов и повысить качество жизни.
Базовые принципы:
- ежедневный уход за кожей: увлажнение, отшелушивание, обработка ран;
- профилактика и лечение вторичной инфекции;
- использование атравматичных перевязочных средств;
- местная терапия: эмоленты, кератолитики, репаранты, при необходимости — противомикробные средства (по назначению врача);
- при необходимости — системные препараты (антибиотики, обезболивающие, витамины и др.).
Уход за кожей
- Наносите эмоленты и лосьоны сразу после купания на влажную кожу;
- для отшелушивания используйте мягкие мочалки, при необходимости — кератолитики (мочевина, салициловая и молочная кислота);
- регулярно осматривайте кожу на наличие пузырей, трещин, признаков инфекции;
- поврежденные участки обрабатываются антисептиком без спирта и закрываются атравматическими повязками;
- используйте одежду из мягких натуральных тканей, избегайте перегрева и сухого воздуха.
Гигиена
- Купание — важный этап ежедневного ухода. Оно облегчает зуд, очищает кожу и подготавливает ее к нанесению средств;
- рекомендуемая температура воды — 36-37 °C. Продолжительность процедуры — 30-60 минут;
- добавки: пищевая сода, масла, антисептики или крахмал — по рекомендации врача;
- после купания — мягкое отшелушивание и обязательное нанесение увлажняющих средств.
Зуд
Причины: сухость кожи, перегрев, аллергия, инфекция.
Что помогает:
- поддержание комфортного микроклимата (температура 20-22 °C, влажность 40-60 %);
- увлажняющие средства, прохладные кремы или компрессы;
- устранение аллергенов (при необходимости — гипоаллергенная диета);
- при выраженном зуде — антигистаминные препараты или анксиолитики (по назначению врача).
Боль
Причины: раны, трещины, гиперкератоз, вторичная инфекция.
Снижение болевого синдрома достигается за счет:
- регулярного ухода за кожей и ранами;
- использования щадящих перевязочных средств;
- купирования инфекции;
- назначения анальгетиков (например, парацетамол или ибупрофен — строго по возрастной дозировке и рекомендации врача);
- при необходимости — консультации альголога (специалиста по болевым синдромам).
Что важно знать об уходе?
- Уход подбирается индивидуально — универсальной схемы не существует;
- всегда консультируйтесь с врачом перед применением новых средств;
- не злоупотребляйте народными методами;
- избегайте антибактериальных мазей для профилактики;
- повязки не должны использоваться слишком долго (более 3 дней) — это повышает риск инфекции.
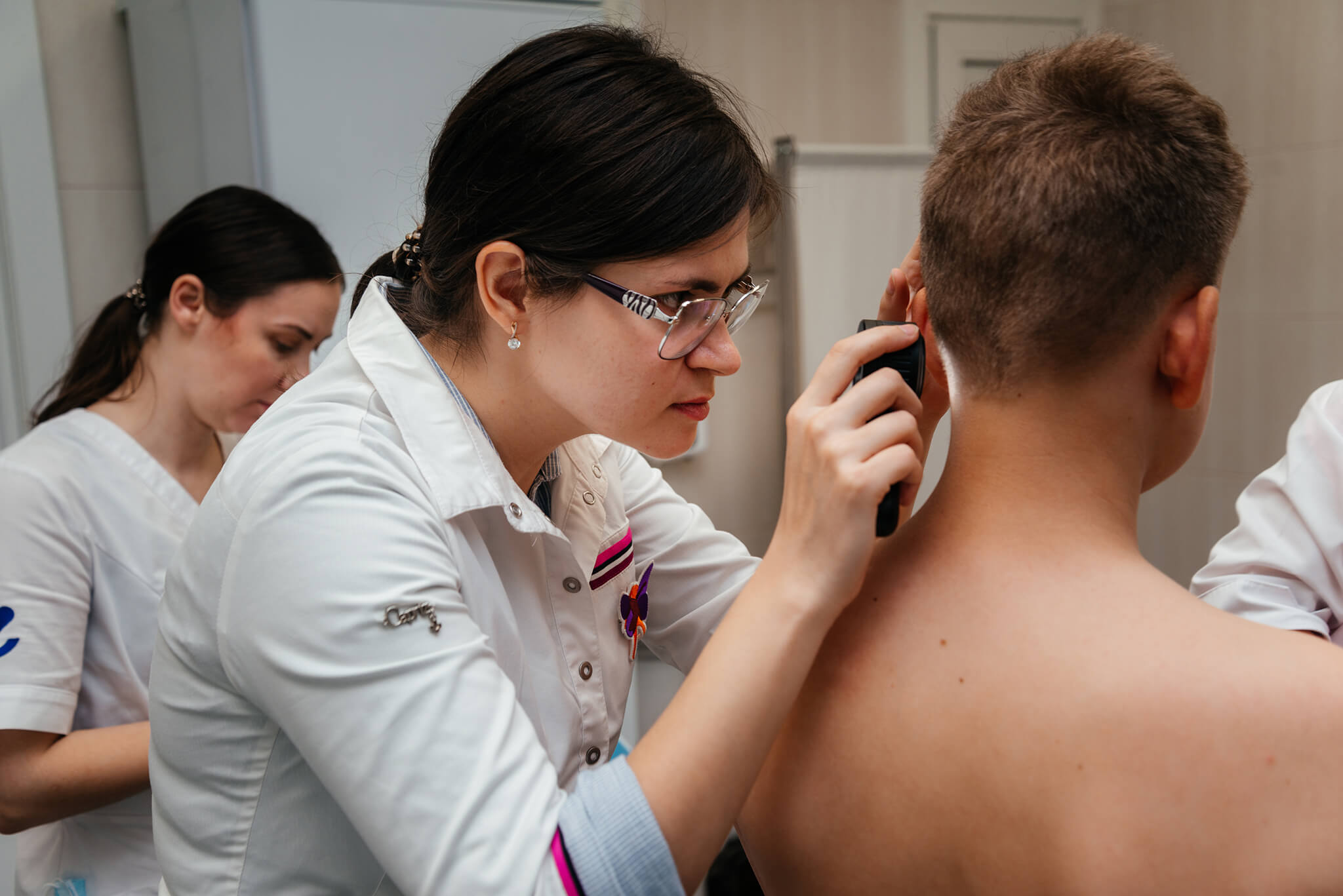
Кожа головы, уши, глаза
- Шампуни для частого применения;
- масла под шапочку для удаления корок;
- регулярная чистка ушного прохода (без ватных палочек!);
- при воспалении — назначение местных препаратов врачом;
- наблюдение у офтальмолога при симптомах поражения глаз.
Витамин D и вакцинация
- Всем пациентам с генодерматозами рекомендован прием витамина D, особенно в регионах с низкой инсоляцией;
- вакцинация (в том числе от ветрянки и кори) — важна! Проводится вне обострений после консультации с врачом.
Безопасность на солнце
- избегайте пребывания на солнце с 11:00 до 16:00;
- используйте солнцезащитную одежду и кремы SPF 50+;
- выбирайте безопасные фильтры (диоксид титана, оксид цинка — допустимы, но не в форме присыпок).
Можно ли путешествовать?
Да! При соблюдении мер предосторожности пациенты с редкими генодерматозами могут путешествовать и отдыхать.
Что важно:
- планировать поездку заранее — особенно если нужен доступ к медпомощи;
- выбирать климат, который лучше переносится;
- брать с собой достаточный запас перевязочных материалов и уходовых средств;
- оформлять медстраховку на поездку;
- всегда иметь при себе выписку от врача с описанием диагноза и рекомендациями.
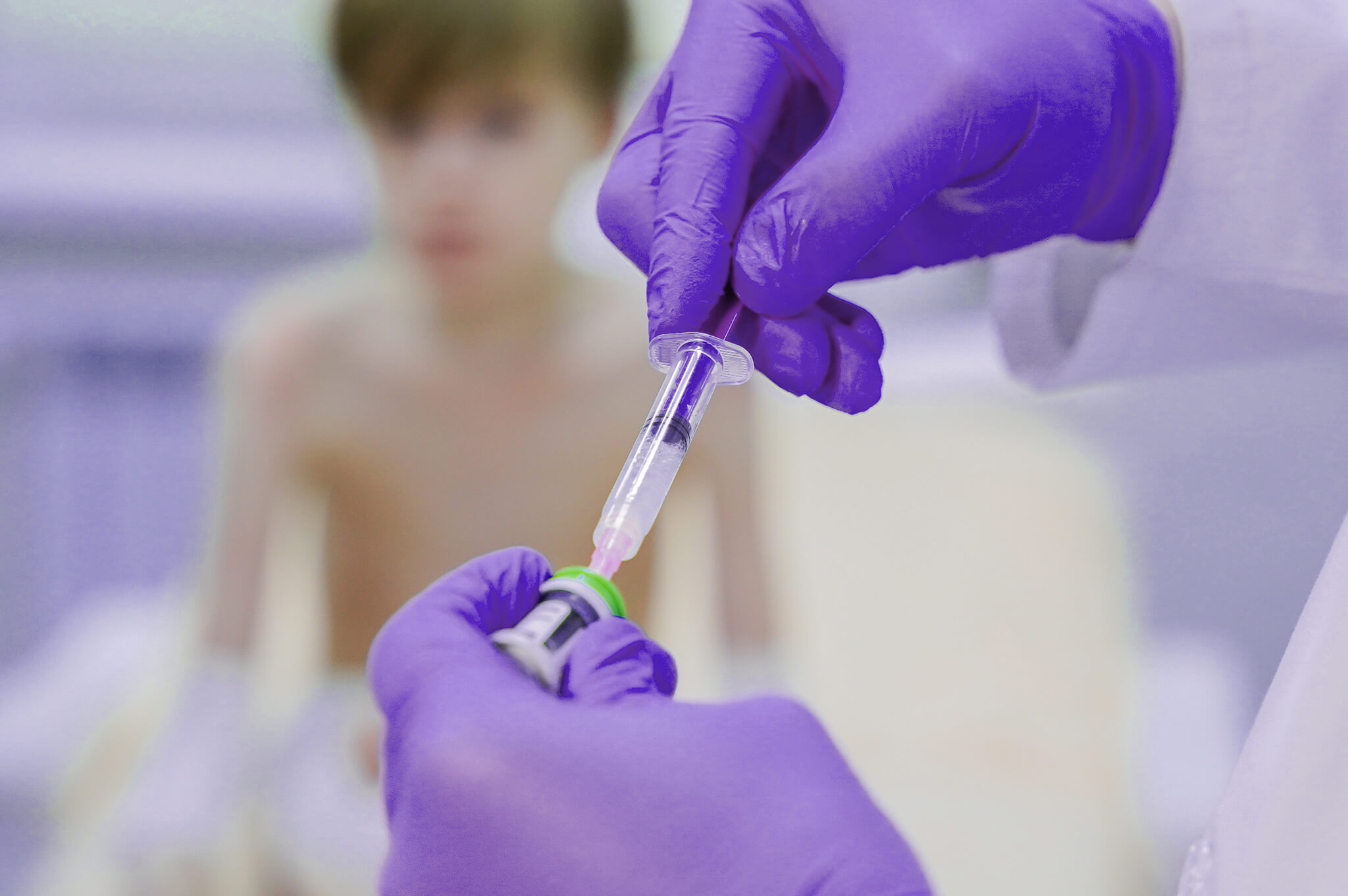
Генная терапия дистрофического БЭ
С 2025 года, благодаря поддержке фонда «Круг добра», в России стала доступна таргетная терапия дистрофического буллезного эпидермолиза препаратом беремаген геперпавек — первым в мире геннотерапевтическим средством, одобренным федеральным агентством США FDA, которое отвечает за защиту здоровья населения.
Это гель, который наносится на раны и помогает клеткам кожи вырабатывать коллаген VII типа — именно его нехватка лежит в основе этой формы БЭ. Препарат одновременно способствует заживлению кожи и снижает риск новых повреждений.
Кто может получить лечение?
Терапия доступна в России пациентам до 19 лет включительно с подтвержденной дистрофической формой БЭ (рецессивной или доминантной).
Как оформить заявку?
- Необходимо быть подопечным фонда «Дети-бабочки»;
- заявку подает врач, курирующий пациента в фонде.

Онконастороженность при генодерматозах
У пациентов с тяжелыми формами БЭ (особенно дистрофической рецессивной формой) существует риск развития плоскоклеточного рака кожи (ПКРК). Это происходит на фоне хронических воспалений и незаживающих ран.
Связь ихтиоза с повышенными онкорисками на сегодня доказана недостаточно. Однако, согласно клиническим наблюдениям, некоторые формы ихтиоза, особенно синдромального, ассоциируются с повышенным риском злокачественных новообразований кожи.
На что обращать внимание:
- рана, которая долго не заживает несмотря на хороший уход;
- появление новых ощущений — зуда, боли, жжения, онемения;
- изменение формы или цвета участка кожи;
- увеличение лимфоузлов рядом с поражением.
Что делать?
- Вести паспорт кожи — фотографировать подозрительные участки с линейкой и фиксировать динамику;
- при малейших подозрениях — обращаться к дерматологу или онкологу;
- поддерживать регулярный уход и избегать факторов, усиливающих воспаление.

02. ЮРИДИЧЕСКАЯ ПОДДЕРЖКА
Инвалидность и льготы при генодерматозах: что важно знать
Положена ли инвалидность при ихтиозе и буллезном эпидермолизе?
Инвалидность устанавливают не за сам диагноз, а при выявлении у пациента стойких, как минимум умеренных нарушений функций организма, которые ограничивают жизнедеятельность. Учитываются обострения, необходимость постоянного ухода, ограничение подвижности и другие факторы.
Чтобы получить инвалидность, нужно выполнить три условия (одного или двух недостаточно):
- Нарушение здоровья со стойким расстройством функций организма.
- Ограничение жизнедеятельности (трудности с самообслуживанием, передвижением, обучением и т.д.).
- Необходимость в мероприятиях по реабилитации или абилитации.
Поэтому, например, при вульгарном (простом) ихтиозе нередко отказывают в установлении инвалидности — при легком течении ограничения могут считаться несущественными.
Как оформить инвалидность?
- Обратитесь к лечащему врачу (педиатру или дерматологу в медицинское учреждение по месту жительства) с соответствующим запросом.
- Лечащий врач инициирует врачебную комиссию (ВК), по решению которой пациента направляют на прохождение необходимых обследований.
- По результатам проведенных обследований лечащий врач вновь инициирует ВК, на которой принимается решение о направлении пациента на медико-социальную экспертизу (МСЭ) или отказ в направлении на МСЭ.
- При решении о направлении на МСЭ:
- врач оформляет направление в электронном виде через портал (если есть техническая возможность);
- пациент предоставляет необходимые документы и согласия.
Срок выдачи направления на МСЭ — не более 30 рабочих дней с даты соответствующего решения ВК.
Самостоятельно пациент не может оформить и направить направление — это делает только медицинская организация.
Что происходит на МСЭ?
- Экспертиза может проходить очно или заочно в зависимости от решения пациента, которое он указывает в согласии. В случае каких-то сомнений или выявления противоречий в медицинской документации и направлении специалистами МСЭ пациента могут вызвать на очное освидетельствование.
- После освидетельствования вы получите уведомление и, в случае положительного решения:
- справку об инвалидности;
- индивидуальную программу реабилитации и абилитации (ИПРА).
В случае отказа в установлении инвалидности вы получите решение, что на МСЭ установлены стойкие незначительные нарушения функции организма, при которых инвалидность не устанавливается. Детальная информация о причинах отказа в данном решении не указывается.
Переосвидетельствование
- Детям-инвалидам и взрослым с II-III группой — ежегодно;
- при I группе — раз в два года;
- инвалидность устанавливается бессрочно (или до достижения 18 лет) — не позднее 4 лет с даты, когда инвалидность была установлена впервые, если отсутствуют улучшения течения основного заболевания, появились сопутствующие заболевания, сохраняются ограничения жизнедеятельности и это подтверждено медицинскими документами.
Важно фиксировать обострения у лечащего врача. Если вы не обращаетесь за помощью — это могут расценить как улучшение состояния.
Что делать при отказе?
Результаты МСЭ можно обжаловать в течение 30 дней:
- решение бюро МСЭ — в Главном бюро МСЭ;
- решение Главного бюро МСЭ — в Федеральном бюро МСЭ;
- либо обжаловать через суд на любом этапе.
Обжаловать решение главного бюро МСЭ можно через Госуслуги, по почте или лично подать жалобу в соответствующее бюро.
Лучше подавать жалобу не через Госуслуги, так как при обжаловании на портале не предусмотрена возможность ввода текста с указанием причин вашего несогласия с результатами МСЭ, а также прикрепления документов, информация из которых не была принята во внимание специалистами МСЭ.
Работа и учеба
Инвалидность не ограничивает право на труд и образование. Если у вас оформлена инвалидность — на работе должны быть созданы условия в соответствии с индивидуальной программой реабилитации (ИПРА). Человек с инвалидностью может трудиться и получать поддержку на рабочем месте — например, сокращенный график или облегченные обязанности. Инвалидность не ограничивает дееспособность и не мешает строить карьеру. Дети с инвалидностью могут и должны учиться — при необходимости школа должна адаптировать учебный процесс, дошкольные образовательные учреждения не вправе отказывать в приеме детям с генодерматозами.
Призыв и генодерматозы
Буллезный эпидермолиз — категория «Д» (не годен, снимается с воинского учета).
Ихтиоз — категория «В» (ограниченно годен, не подлежит призыву в мирное время).
Если категория определена неверно — ее можно обжаловать в вышестоящем военном комиссариате. Пока идет разбирательство — решение призывной комиссии приостанавливается.
Обеспечение лекарствами и повязками
Все дети-инвалиды, инвалиды I группы и неработающие инвалиды II группы имеют право на бесплатное получение по назначению врача:
- лекарств;
- перевязочных материалов;
- средств медицинской реабилитации;
- лечебного специализированного питания.
Если отказывают в рецепте или выдаче — обращайтесь с жалобой в письменной форме к заведующему поликлиникой или главному врачу медицинской организации. Если вопрос не был решен в течение 10 дней — обратитесь в страховую, Росздравнадзор, Минздрав, прокуратуру или суд (в зависимости от вопроса и причины отказа).
Если возникли вопросы, напишите юристу Фонда - jurist@deti-bela.ru

03. ПСИХОЛОГИЧЕСКАЯ ПОМОЩЬ
Принятие диагноза
Принятие диагноза — не одноразовое действие, а длительный процесс. Он проходит в несколько этапов: сначала часто бывают отрицание, гнев, отчаяние, но со временем приходит понимание и способность жить дальше с болезнью.
Принятие требует:
- времени;
- личного опыта и эмоций;
- поддержки близких и специалистов.
У каждого возраста — свои задачи:
- 0-3 года — задача родителей: создать безопасную и развивающую среду;
- 3-7 лет — объяснить ребенку, что он особенный, но при этом сохранить позитивный образ себя;
- 7-12 лет — помочь осознать хронический характер болезни, поддерживать увлечения;
- 12-18 лет — сохранить контакт, но дать подростку больше свободы и права на выбор;
- взрослые пациенты — научиться управлять болезнью, строить планы на жизнь, быть социально активным.
Важно помнить: эмоции — это нормально. Раздражение, страх, тревога, усталость — часть процесса. Задача — не подавлять, а понимать и учиться с ними работать.
Что помогает принять болезнь:
- честность с собой и близкими;
- поддержка (психологи, близкие, друзья);
- восстановление контакта с телом и своими желаниями;
- развитие активной позиции — «фокусируюсь на возможностях, а не ограничениях»
Как помочь себе:
- дайте выражение эмоциям — говорите с близкими, обращайтесь к психологу;
- не застревайте в чувстве вины. Вы не виноваты;
- помните, что принятие — не смирение, а путь к активной и осознанной жизни;
- заведите дневник позитивных эмоций и отмечайте победы, даже маленькие;
- общайтесь с другими семьями — вы не одни.
Если вы не знаете, с чего начать, или нужна помощь в оформлении — напишите нам в фонд «Дети-бабочки». Мы подскажем, поможем и поддержим.